Hipertensión pulmonar: comprensión actual y avances terapéuticos que devuelven la esperanza
Por: Anabelle Germosén
A veces, el cuerpo comienza a hablar en un lenguaje sutil: una fatiga inexplicable, dificultad para respirar al subir escaleras, o una sensación persistente de opresión en el pecho. Muchos lo atribuyen al estrés o al cansancio, sin imaginar que detrás de esos síntomas podría estar escondida una condición poco conocida pero potencialmente grave: la hipertensión pulmonar. Esta enfermedad, aunque no siempre visible a simple vista, cambia vidas, limita rutinas cotidianas y desafía la capacidad del corazón y los pulmones para trabajar en armonía.
Durante años, la hipertensión pulmonar fue considerada una enfermedad rara, sin demasiadas opciones terapéuticas y con un pronóstico reservado. Sin embargo, los avances de la medicina cardiovascular han permitido cambiar el curso de esta afección. Hoy se habla de esperanza, de tratamientos que mejoran la calidad de vida, de investigaciones prometedoras y de un enfoque más humano e integral del cuidado del paciente. La ciencia ya no se limita a prolongar la vida, sino que busca devolverle al paciente su dignidad, su movilidad y su bienestar.
En este artículo exploraremos qué es la hipertensión pulmonar, cómo se diagnostica, cuáles son los tratamientos convencionales, y sobre todo, cuáles son los avances más recientes en las terapias que están transformando la forma en que se maneja esta enfermedad. A partir de fuentes médicas confiables y actualizadas, abordaremos este tema con un lenguaje claro y accesible, para que cualquier paciente, familiar o interesado pueda comprenderlo y encontrar en él una mirada esperanzadora.
PUBLICIDAD
¿Qué es la hipertensión pulmonar?
La hipertensión pulmonar es una enfermedad crónica y progresiva que afecta directamente a las arterias que transportan la sangre desde el corazón hacia los pulmones. En esta condición, la presión dentro de esos vasos sanguíneos se eleva por encima de los niveles normales, obligando al corazón, especialmente al ventrículo derecho a esforzarse más para bombear sangre a través de los pulmones. Con el tiempo, este sobreesfuerzo puede llevar al debilitamiento del músculo cardíaco y, en casos avanzados, a una insuficiencia cardíaca potencialmente grave.
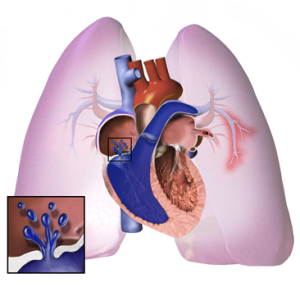
Una de las dificultades principales de esta enfermedad es que sus síntomas iniciales suelen ser sutiles y fácilmente atribuibles a otras causas, como el estrés o el cansancio físico. Muchas personas experimentan fatiga, falta de aire al subir escaleras, palpitaciones o mareos, pero no buscan ayuda médica hasta que estos síntomas se intensifican. Este retraso en el diagnóstico puede hacer que la enfermedad avance sin tratamiento, reduciendo significativamente la calidad de vida del paciente (Mayo Clinic, 2024).
Esta condición no tiene una sola causa, sino que puede originarse por múltiples factores. Puede estar asociada a enfermedades cardíacas congénitas, trastornos pulmonares crónicos como el enfisema, enfermedades autoinmunes o incluso ser de origen desconocido, como en los casos de hipertensión arterial pulmonar idiopática. Independientemente de su causa, todas las formas de esta enfermedad comparten una misma necesidad: la detección precoz y un manejo terapéutico adecuado que permita frenar su progresión y mejorar la vida del paciente.
Diagnóstico y evaluación clínica: un paso clave para cambiar el pronóstico
Detectar la hipertensión pulmonar a tiempo puede marcar la diferencia entre una vida limitada por los síntomas y una vida con mayor autonomía y bienestar. Sin embargo, llegar al diagnóstico no siempre es sencillo, ya que esta enfermedad comparte síntomas con muchas otras afecciones respiratorias y cardiovasculares. Por eso, es fundamental que tanto pacientes como profesionales de la salud presten atención a señales persistentes como la dificultad para respirar, el cansancio extremo o los desmayos recurrentes.
El proceso pronóstico comienza con una evaluación clínica completa, donde el médico recoge el historial del paciente y realiza un examen físico detallado. A partir de ahí, se solicitan pruebas complementarias como radiografías de tórax, electrocardiogramas y ecocardiogramas, que permiten observar posibles alteraciones en el tamaño y funcionamiento del corazón. Estas pruebas son esenciales para orientar la sospecha, pero no son definitivas por sí solas.
El diagnóstico se confirma mediante un procedimiento llamado cateterismo cardíaco derecho, que permite medir directamente la presión en las arterias pulmonares. Aunque es un estudio invasivo, sigue siendo el método más preciso para confirmar la enfermedad y determinar su gravedad. Además, los avances en tecnología médica han permitido que este procedimiento sea cada vez más seguro y accesible, facilitando un diagnóstico más certero y oportuno (Mayo Clinic, 2024).
El reconocimiento temprano de la hipertensión pulmonar no solo permite iniciar un tratamiento adecuado, sino que también mejora significativamente el pronóstico del paciente. Saber qué ocurre en el cuerpo, ponerle nombre a los síntomas y tener una evaluación clara es el primer paso para recuperar el control sobre la vida y abrir la puerta a nuevas posibilidades terapéuticas. Además, saber de manera oportuna puede evitar complicaciones graves y brindar al paciente mayor esperanza y calidad de vida.
PUBLICIDAD

Tratamiento actual: estrategias convencionales para mejorar la calidad de vida
Durante mucho tiempo, la hipertensión pulmonar fue considerada una enfermedad sin muchas opciones terapéuticas y con un pronóstico limitado. Sin embargo, en las últimas décadas han surgido tratamientos que, si bien no representan una cura definitiva, sí permiten mejorar significativamente los síntomas, retrasar la progresión de la enfermedad y aumentar la esperanza de vida. El tratamiento debe adaptarse a cada paciente, dependiendo del tipo de hipertensión pulmonar, su causa, y el estado general de salud.
Entre las estrategias convencionales se encuentran los medicamentos vasodilatadores, que ayudan a relajar los vasos sanguíneos pulmonares, facilitando el flujo de sangre y reduciendo la presión en las arterias. Algunos de los más utilizados incluyen los antagonistas de los receptores de endotelina, los inhibidores de la fosfodiesterasa tipo 5 y los análogos de la prostaciclina, cada uno con mecanismos de acción específicos pero con un objetivo común: aliviar la carga sobre el corazón y mejorar la capacidad física del paciente (Mayo Clinic, 2024).
Vasodilatadores
Además del tratamiento farmacológico, es fundamental realizar ajustes en el estilo de vida, como reducir el esfuerzo físico excesivo, controlar la ingesta de sal, evitar la altitud elevada y seguir cuidadosamente las indicaciones médicas. En algunos casos, se puede requerir el uso de oxígeno suplementario, especialmente cuando hay niveles bajos de oxígeno en sangre. También se recomienda que los pacientes reciban vacunas para prevenir infecciones respiratorias, ya que estas pueden agravar considerablemente su estado clínico.
Es importante destacar que el tratamiento no es igual para todos. Existen cinco grupos clínicos de hipertensión pulmonar, y cada uno tiene un abordaje específico. Por eso, es esencial que el tratamiento sea definido por un equipo médico especializado, preferiblemente en unidades de referencia o centros con experiencia en este tipo de enfermedades. La atención multidisciplinaria mejora los resultados, ya que permite evaluar todos los aspectos que influyen en la evolución del paciente (Cardioteca, 2024).
El objetivo del tratamiento actual no es solamente controlar los síntomas, sino preservar la autonomía del paciente, prevenir hospitalizaciones y mantener una calidad de vida digna. Aunque algunos pacientes pueden requerir trasplante pulmonar en fases muy avanzadas, la mayoría puede estabilizarse con las terapias adecuadas. Lo esencial es comprender que vivir con hipertensión pulmonar no significa renunciar a una vida plena, sino aprender a convivir con la condición desde una mirada más informada, cuidada y esperanzadora.
Avances recientes en las terapias: una nueva mirada hacia el futuro
En las últimas décadas, el abordaje de la hipertensión pulmonar ha experimentado un cambio significativo gracias al progreso de la ciencia médica. Esta enfermedad, que antes era tratada con opciones limitadas, ahora se enfrenta con enfoques más personalizados, eficaces y centrados en mejorar la calidad de vida del paciente. A continuación, se presentan algunos de los avances más relevantes en las terapias actuales.
PUBLICIDAD
Terapias combinadas desde el inicio
Uno de los enfoques más innovadores consiste en iniciar el tratamiento con combinaciones de fármacos desde las etapas iniciales de la enfermedad. Estudios recientes han demostrado que combinar medicamentos que actúan sobre distintos mecanismos del sistema vascular pulmonar puede lograr mejores resultados que utilizarlos por separado. Este enfoque reduce la progresión de los síntomas, mejora la tolerancia al ejercicio y disminuye el riesgo de hospitalizaciones (Cardioteca, 2024).
Medicina personalizada basada en riesgo
La tendencia actual en los centros especializados es aplicar un modelo de estratificación del riesgo, donde el tratamiento se adapta según la situación específica de cada paciente. Se tienen en cuenta indicadores como la clase funcional, la saturación de oxígeno, los niveles de péptidos natriuréticos, y el rendimiento en pruebas como la caminata de seis minutos. Este tipo de seguimiento permite ajustar el tratamiento con mayor precisión y anticipar complicaciones (ECR Journal, 2023).
Nuevos fármacos con mecanismos innovadores
En el campo farmacológico, han surgido nuevas moléculas que ofrecen alternativas terapéuticas más efectivas. Entre ellas, destacan los activadores de la guanilato ciclasa soluble, que ayudan a relajar los vasos pulmonares sin afectar la presión sistémica. Estos fármacos han mostrado resultados prometedores en pacientes con hipertensión arterial pulmonar que no respondían a terapias previas (Elsevier, 2024). También se están estudiando agentes que actúan sobre la remodelación vascular, con el fin de frenar la progresión del daño a largo plazo.
Monitoreo remoto y tecnología aplicada
Otro avance importante es la integración de la tecnología en el seguimiento clínico. Actualmente, existen dispositivos implantables que permiten monitorear la presión pulmonar desde casa, lo cual favorece una intervención médica más rápida y precisa. Esta tecnología ha demostrado ser útil para prevenir crisis, reducir visitas de emergencia y ajustar el tratamiento sin necesidad de hospitalización (ECR Journal, 2023).
Abordaje integral del paciente
Además de los tratamientos farmacológicos, los equipos médicos especializados han adoptado un enfoque más holístico. Se reconoce que la hipertensión pulmonar no solo afecta el sistema respiratorio, sino también la salud mental, la nutrición y la capacidad física del paciente. Por eso, muchos centros han incorporado servicios de rehabilitación, apoyo emocional y educación terapéutica como parte del plan de tratamiento integral (Cardioteca, 2024).
PUBLICIDAD

Estos avances reflejan un nuevo paradigma en el manejo de la hipertensión pulmonar, donde el objetivo no es solo prolongar la vida, sino también mejorarla. Gracias a la investigación médica, la innovación tecnológica y el trabajo multidisciplinario, cada vez más pacientes tienen la posibilidad de llevar una vida más activa, autónoma y esperanzadora.
Vivir con esperanza es posible
Recibir un diagnóstico de hipertensión pulmonar puede resultar abrumador al principio. Sin embargo, los avances médicos, el desarrollo de nuevas terapias y la mayor comprensión de esta enfermedad están transformando profundamente la experiencia de quienes la padecen. Hoy más que nunca, es posible mirar hacia el futuro con esperanza, sabiendo que existen tratamientos eficaces, profesionales comprometidos y recursos disponibles para acompañar el proceso.
Lo más importante es entender que, aunque la enfermedad no tenga una cura definitiva, sí puede tratarse de forma efectiva, permitiendo a las personas recuperar su energía, su estabilidad emocional y su autonomía. La clave está en un diagnóstico temprano, un tratamiento bien dirigido y una actitud activa por parte del paciente y su entorno. La hipertensión pulmonar ya no es sinónimo de resignación. Es un desafío, sí, pero también una oportunidad para redescubrir la fuerza personal, recibir apoyo especializado y vivir una vida más plena, adaptada y consciente. Con información adecuada, acceso al tratamiento y acompañamiento integral, vivir bien con esta condición es una meta alcanzable.
Descargo de responsabilidad
Este artículo tiene fines informativos únicamente y no debe considerarse como un consejo médico. Consulte con su médico u otro proveedor de atención médica calificado.
Referencias
Cardioteca. (2024). Tratamiento de la hipertensión arterial pulmonar en 2024. https://www.cardioteca.com/hipertension-arterial-pulmonar/6190-tratamiento-de-la-hipertension-arterial-pulmonar-en-2024.html
Elsevier. (2013). ¿Cuáles son los últimos avances en hipertensión pulmonar? Cardiocore. https://www.elsevier.es/es-revista-cardiocore-298-articulo-cuales-son-ultimos-avances-hipertension-S1889898X13000091
European Cardiology Review. (2023). Shifting Paradigms in the Management of Pulmonary Hypertension. https://www.ecrjournal.com/articles/shifting-paradigms-management-pulmonary-hypertension?language_content_entity=en
Mayo Clinic. (2024). Hipertensión pulmonar: diagnóstico y tratamiento. https://www.mayoclinic.org/es/diseases-conditions/pulmonary-hypertension/diagnosis-treatment/drc-20350702
Sobre la autora
Anabelle Germosén es redactora especializada en temas de salud y medicina.