Más allá de la piel: la psicodermatología y su impacto en el bienestar emocional
Por: Anabelle Germosén
La piel es mucho más que un órgano que nos protege del exterior. Es también un reflejo de nuestro mundo interior: de lo que sentimos, pensamos y callamos. ¿Cuántas veces el estrés nos ha dejado una erupción inesperada? ¿Cuántas veces el acné, la caída del cabello o una irritación persistente han golpeado nuestra autoestima y nuestro ánimo? Estas no son coincidencias ni meras reacciones físicas. Son señales de que la mente y la piel están profundamente conectadas.
Esa conexión es precisamente el foco de la psicodermatología, una rama emergente que une la dermatología con la salud mental para comprender cómo las emociones influyen en afecciones cutáneas como el acné, la rosácea, el eczema o la alopecia. Y también cómo esas mismas condiciones pueden afectar gravemente el estado emocional de quienes las padecen. Porque no solo se trata de tratar la piel, sino de sanar también la historia emocional que muchas veces la acompaña.
En este artículo exploraremos cómo funciona esta relación entre la mente y la piel, qué trastornos suelen estar involucrados, y cuáles son las nuevas propuestas terapéuticas que buscan integrar el cuidado emocional al tratamiento dermatológico. Descubriremos cómo abordar la piel con empatía, ciencia y conciencia puede cambiar por completo la experiencia de los pacientes. Porque detrás de cada afección visible, hay una historia invisible que merece ser escuchada y comprendida.
¿Qué es la psicodermatología?
PUBLICIDAD

La psicodermatología es una disciplina que estudia la interacción entre los trastornos dermatológicos y los aspectos emocionales o psiquiátricos del paciente. Es decir, busca comprender cómo las emociones, el estrés, la ansiedad o incluso experiencias traumáticas pueden influir en la aparición, evolución o agravamiento de enfermedades de la piel. Al mismo tiempo, considera cómo estas afecciones cutáneas pueden afectar el bienestar psicológico de la persona, generando inseguridad, tristeza, aislamiento o baja autoestima (AdamedTV, s.f.).
Esta rama de la medicina surge de una necesidad real: muchas personas que viven con enfermedades dermatológicas no solo enfrentan síntomas físicos, sino también un profundo impacto emocional. El enrojecimiento constante del rostro, la pérdida de cabello o las lesiones visibles pueden hacer que alguien evite los espejos, los eventos sociales e incluso su propio reflejo. La psicodermatología entiende que estos malestares no pueden tratarse solo con cremas o medicamentos. Requieren un enfoque más humano y comprensivo, que tome en cuenta a la persona en su totalidad.
Los especialistas en esta área, ya sean dermatólogos con formación en salud mental, o equipos integrados por psicólogos y médicos trabajan para ofrecer tratamientos más completos. Su objetivo es aliviar tanto los síntomas visibles como el sufrimiento emocional que muchas veces los acompaña. En definitiva, la psicodermatología nos recuerda que sanar la piel también puede ser un acto de sanación emocional.
La piel como reflejo de la mente
La piel es el órgano más extenso del cuerpo humano, y no solo cumple funciones de protección, regulación y percepción. También es una vía de expresión emocional. Cuando estamos nerviosos, sudamos. Cuando sentimos vergüenza, nos sonrojamos. Y cuando vivimos un estrés prolongado, muchas veces la piel reacciona con brotes, inflamaciones o caídas del cabello. Esto no es casualidad: la piel y el cerebro están estrechamente conectados desde el desarrollo embrionario y comparten múltiples vías bioquímicas y hormonales (Actas Dermo-Sifiliográficas, 2015).
El estrés psicológico activa el eje hipotálamo-hipófisis-adrenal, una ruta hormonal que libera cortisol la llamada “hormona del estrés”. En exceso, el cortisol puede alterar la función inmunológica de la piel, aumentar la inflamación y empeorar condiciones como el acné, el eczema o la psoriasis. De igual manera, trastornos como la ansiedad y la depresión están asociados a una mayor sensibilidad cutánea, menor tolerancia al dolor y peor respuesta a los tratamientos dermatológicos convencionales (Jafferany, 2007).
Pero la relación no es unidireccional. Así como la mente influye en la piel, las alteraciones dermatológicas también afectan cómo nos sentimos. Muchas personas con afecciones visibles desarrollan sentimientos de vergüenza, miedo al rechazo o una baja autoestima. Esto puede provocar aislamiento social, deterioro de relaciones personales y dificultades en el ámbito laboral o académico. Por eso, entender la piel como un reflejo emocional no solo ayuda a tratar mejor al paciente, sino también a escuchar lo que su cuerpo está intentando comunicar.
Trastornos más comunes con origen o impacto emocional
La psicodermatología reconoce que muchas afecciones de la piel están fuertemente influenciadas por el estado emocional del paciente. Algunas pueden aparecer o agravarse en momentos de alto estrés, ansiedad o conflicto interno. Otras, aunque su origen sea físico, pueden causar un gran sufrimiento emocional que afecta la calidad de vida. A continuación, exploramos algunos de los trastornos más frecuentes donde esta relación mente-piel se hace evidente.
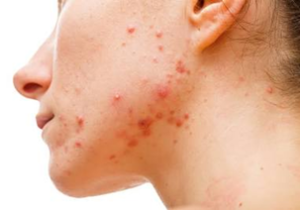
Acné
El acné no solo es una preocupación estética, sino también un factor de angustia emocional, especialmente en adolescentes y adultos jóvenes. La presión social, los estándares de belleza y el miedo al rechazo pueden empeorar los brotes y afectar la autoestima. Además, el estrés crónico está asociado con una mayor producción de sebo y una inflamación persistente, lo que contribuye a su agravamiento (Gupta & Gupta, 2003).
PUBLICIDAD
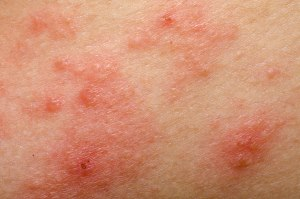
Dermatitis atópica (eczema)
Esta enfermedad inflamatoria crónica suele intensificarse en periodos de tensión emocional. Las personas con eczema experimentan picor constante, dificultad para dormir y vergüenza por las lesiones visibles. Esto genera un círculo vicioso: el estrés empeora el eczema y el eczema aumenta el estrés, afectando la salud mental y el descanso del paciente (Jafferany, 2007).
Alopecia areata
La caída repentina del cabello en zonas específicas del cuero cabelludo tiene un fuerte impacto emocional. Puede desencadenarse por eventos traumáticos o estrés intenso, y su aparición afecta directamente la imagen corporal, la identidad y la seguridad personal. Muchas personas desarrollan ansiedad social o síntomas depresivos como respuesta al cambio en su apariencia (Gupta & Gupta, 2003).
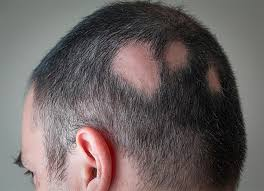
Rosácea
La rosácea es una afección crónica que provoca enrojecimiento facial, vasos sanguíneos visibles y, en algunos casos, pústulas. Aunque su causa no es completamente conocida, el estrés emocional y la ansiedad pueden actuar como desencadenantes. Los pacientes con rosácea suelen sentirse avergonzados y evitan actividades sociales, lo que puede generar aislamiento o frustración emocional (Jafferany, 2007).

Estos trastornos nos recuerdan que las emociones dejan huella en la piel, y que cada caso dermatológico debe tratarse desde una mirada integral que incluya no solo lo visible, sino también lo que siente y vive la persona.
Estrés, ansiedad y autoestima en pacientes dermatológicos
Las afecciones de la piel no solo duelen físicamente, también afectan la manera en que una persona se percibe a sí misma. La piel es nuestra carta de presentación ante el mundo, y cuando presenta alteraciones visibles, como brotes, cicatrices, enrojecimiento o caída del cabello, es común que surjan sentimientos de inseguridad, vergüenza o rechazo. Estas emociones pueden convertirse en una carga constante, especialmente si la enfermedad es crónica o si se percibe como estigmatizante.
PUBLICIDAD
Diversos estudios han demostrado que personas con enfermedades dermatológicas presentan mayores índices de ansiedad, síntomas depresivos, alteraciones del sueño y retraimiento social (Gupta & Gupta, 2003). Algunas incluso desarrollan trastornos psicológicos más complejos, como la dismorfofobia, donde la preocupación por la apariencia se vuelve excesiva y limitante. Estos impactos emocionales no siempre se abordan en la consulta dermatológica, lo que deja al paciente con una sensación de incomprensión o abandono.
Por otro lado, la baja autoestima es un factor que puede intensificar la percepción negativa de la enfermedad. Cuando alguien no se siente valioso o suficiente, las imperfecciones visibles se vuelven más dolorosas. El estrés y la ansiedad, además de afectar el ánimo, tienen un efecto inflamatorio en el cuerpo, y pueden agravar condiciones como el acné, la psoriasis o el eczema. Así se genera un ciclo difícil: la piel empeora por el estrés, y el estado emocional se deteriora por la piel.
Reconocer este vínculo permite comprender que tratar una afección dermatológica no es solo aplicar un medicamento, sino también acompañar al paciente en su experiencia emocional. Un enfoque empático y multidisciplinario puede marcar una gran diferencia en su bienestar integral.
Tratamientos integrales: de la consulta dermatológica al apoyo psicológico
En el pasado, el tratamiento de las enfermedades de la piel se centraba exclusivamente en lo físico: cremas, antibióticos, corticoides o procedimientos estéticos. Sin embargo, la psicodermatología ha impulsado un cambio de paradigma, demostrando que tratar únicamente la piel no siempre es suficiente. Muchas veces, el verdadero alivio llega cuando también se atienden las emociones que acompañan a la enfermedad. Un enfoque integral incluye tanto la intervención médica como el apoyo psicológico. Por ejemplo, una persona con acné severo puede beneficiarse del tratamiento dermatológico, pero también de herramientas de manejo del estrés, técnicas de relajación o incluso terapia cognitivo-conductual si hay una ansiedad intensa asociada.
En algunos casos, los pacientes son referidos a psiquiatras cuando se identifican trastornos como depresión o ansiedad generalizada vinculados con su condición cutánea). Cada vez más clínicas y profesionales de la salud están incluyendo la figura del psicólogo especializado en salud dermatológica, especialmente en casos de enfermedades crónicas o de impacto visible. También se ha observado que la incorporación de intervenciones grupales, talleres de autoestima o mindfulness tiene resultados positivos en la adherencia al tratamiento y en la calidad de vida del paciente (Jafferany, 2007).
Además, se está promoviendo una mayor educación emocional en el ámbito dermatológico. Enseñar a los pacientes cómo reconocer y gestionar el impacto de sus emociones puede ayudar a prevenir recaídas, reducir el estrés inflamatorio y mejorar la relación con su propia imagen corporal. Este tipo de enfoque no solo mejora los síntomas, sino que fortalece la confianza, la estabilidad emocional y la participación activa del paciente en su proceso de recuperación. Porque al final, sanar la piel también es sanar la historia que esa piel ha tenido que contar.
Tendencias y avances: terapias emergentes y enfoques holísticos
En los últimos años, la psicodermatología ha evolucionado más allá de la simple combinación de tratamientos médicos y apoyo psicológico. Hoy en día, se están explorando terapias integrativas que abordan al paciente desde una mirada más completa, considerando su historia emocional, su contexto social y sus hábitos de vida. Una de las tendencias emergentes es la incorporación del mindfulness y la meditación guiada como herramientas complementarias. Estas prácticas ayudan a reducir el estrés, mejorar la regulación emocional y disminuir la inflamación cutánea asociada al sistema nervioso. Varios estudios han demostrado que los pacientes con dermatitis o psoriasis que practican técnicas de relajación tienen brotes menos intensos y una mejor percepción de control sobre su enfermedad (Gupta & Gupta, 2003).
También se está dando mayor importancia al autocuidado consciente, no solo como rutina estética, sino como un acto de reconexión con el cuerpo y con la propia autoestima. Se anima a los pacientes a ver su piel no como un enemigo, sino como un canal que refleja lo que ocurre dentro. A través de diarios emocionales, ejercicios de visualización positiva o terapia de aceptación corporal, muchas personas logran resignificar su relación con su imagen y con su enfermedad.
Además, existen avances en la formación médica interdisciplinaria, donde dermatólogos y psicólogos trabajan en conjunto desde el primer contacto. Esta sinergia profesional permite diseñar planes de tratamiento más ajustados a la realidad emocional del paciente, mejorar la adherencia a los tratamientos y prevenir el deterioro psicológico.
Todos estos enfoques apuntan a un mismo objetivo: devolverle a la persona el sentido de dignidad, seguridad y bienestar que muchas veces pierde cuando su piel se convierte en fuente de sufrimiento. Porque cuidar la piel también puede ser un camino para sanar el alma.
PUBLICIDAD

Para finalizar, la psicodermatología nos invita a mirar más allá de la superficie, a comprender que detrás de cada afección cutánea puede existir un trasfondo emocional que merece atención. Esta disciplina no solo amplía el campo de la dermatología, sino que humaniza el tratamiento, reconociendo que la piel y las emociones no pueden tratarse por separado. Abordar el acné, el eczema, la alopecia o la rosácea desde una mirada integral permite no solo aliviar síntomas físicos, sino también sanar heridas invisibles que afectan la autoestima, las relaciones y la calidad de vida.
Los avances en enfoques holísticos, el trabajo interdisciplinario y la inclusión del apoyo psicológico en el tratamiento dermatológico representan un paso necesario hacia una medicina más empática, efectiva y centrada en la persona. Entender que la piel también habla y a veces grita lo que la mente calla es esencial para brindar una atención verdaderamente transformadora. Porque sanar la piel, en el fondo, también es sanar la historia emocional que esa piel ha cargado por tanto tiempo.
Descargo de responsabilidad
Este artículo tiene fines informativos únicamente y no debe considerarse como un consejo médico. Consulte con su médico u otro proveedor de atención médica calificado.
Referencias
AdamedTV. (s.f.). La conexión entre la mente y la piel: la psicodermatología. AdamedTV. Recuperado el 25 de julio de 2025, de https://www.adamedtv.com/salud-mental/la-conexion-entre-la-mente-y-la-piel-la-psicodermatologia/
Rivera Díaz, R. M., & Boada Axiomas, A. (2015). El impacto emocional de la enfermedad dermatológica. Actas Dermo-Sifiliográficas, 106(6), 458–464. https://doi.org/10.1016/j.ad.2015.02.005
(Nota: este artículo sí tiene autoría y DOI; lo incluí con los datos correctos según el sitio de Actas Dermo-Sifiliográficas)
Gupta, M. A., & Gupta, A. K. (2003). Psychiatric and psychological co-morbidity in patients with dermatologic disorders: Epidemiology and management. Primary Care Companion to the Journal of Clinical Psychiatry, 5(4), 244–253. https://www.psychiatrist.com/pcc/psychiatric-impact-of-skin-disease/
Jafferany, M. (2007). Psychodermatology: A guide to understanding common psychocutaneous disorders. American Family Physician, 75(4), 523–530. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1911167/
Sobre la autora
Anabelle Germosén es redactora especializada en temas de salud y medicina.